Marcadores de riesgo de
neoplasia folicular en nódulos tiroideos:
resumen
Los nódulos tiroideos de
origen folicular abarcan procesos no neoplásicos y neoplásicos. No existen
métodos de diagnóstico ni rasgos citológicos por punción con aguja fina (PAF)
que los delimiten, constituyendo un dilema su diagnóstico diferencial. Analizamos
la asociación existente entre variables clínicas y métodos de diagnóstico
prequirúrgicos en nódulos tiroideos de estirpe folicular, con el objetivo de
definir riesgo de neoplasia.Se estudiaron 92 pacientes con bocios nodulares de
estirpe folicular por citología, tratados con tiroidectomía. Las variables
analizadas fueron: sexo, edad, tamaño del nódulo, características ecográficas,
diagnóstico citológico, nivel de TSH y resultados del centellograma. De los 92
casos, 74 fueron neoplásicos (56 adenomas y 18 carcinomas diferenciados) y 18
nódulos no neoplásicos, hiperplásicos o adenomatosos. Los marcadores que se
relacionaron con alto riesgo de neoplasia folicular correspondieron al
diagnóstico citológico de proliferación folicular de alto grado, en nódulos iso
o hipoecogénicos, e hipocaptantes con . Los carcinomas presentaron citología de
proliferación folicular de alto grado en nódulos hipoecogénicos, de bordes
irregulares con microcalcificaciones e hipocaptantes, en pacientes varones o
menores de 20 años. La presencia de macrocalcificaciones e hipercaptación
estarían a favor de nódulo de origen benigno.La correlación de los métodos de
diagnóstico y variables clínicas en nódulos tiroideos de estirpe folicular nos
permitirían delimitar el riesgo de neoplasia y carcinoma para planificar un
tratamiento quirúrgico selectivo.
Palabras clave:
Neoplasia folicular; Nódulo tiroideo; Punción con aguja fina.
Materiales y métodos
Se realizó un estudio
descriptivo retrospectivo. Se analizaron 92 pacientes, 84 mujeres (91.3%) y 8
varones (8.7%) entre 15 y 55 años (promedio 44.85 ± 15.40) con bocios nodulares
y diagnósticos citológicos de lesión folicular por PAF, operados en el Hospital
Oñativia (Salta, Argentina) desde enero de 2002 hasta setiembre de 2006. La
información se obtuvo de las Historias Clínicas.
Las variables
consideradas fueron: edad del paciente, sexo y función tiroidea (nivel de TSH
sérica). Se evaluó además tamaño, bordes, ecogenicidad, calcificaciones, halo,
centellograma y diagnóstico citológico de proliferación folicular de bajo o
alto grado del nódulo. Las características citológicas que se consideraron para
definir proliferación folicular de bajo grado fueron las de escasa celularidad
con células foliculares en pequeños grupos cohesivos, patrón micro folicular,
núcleos hipertróficos que presentaban leve anisocariosis, ocasionales nucleolos
puntiformes y un fondo hemático con poco coloide. Las proliferaciones
foliculares de alto grado se definieron por su abundante celularidad, patrón
micro folicular rosetoide, moderada a marcada anisocariosis, prominentes
nucléolos, superposición celular y fondo hemático9,
10. En cuanto a la pieza quirúrgica, se consideró el diagnóstico
anátomopatológico. Se evaluó el valor diagnóstico de las variables en relación
a dos grupos, G 1: neoplasia -no neoplasia, y G 2: carcinoma (maligno)- no
carcinoma (benigno).
El análisis estadístico se realizó considerando las medidas de
tendencia central y dispersión, valor diagnóstico de una prueba (sensibilidad,
especificidad, valor predictivo positivo, negativo y certeza) y prueba de Chi
cuadrado (χ2) con nivel de significación establecido en p ≤ 0.05.

PF: proliferaciones
foliculares
Los resultados de las proliferaciones
foliculares en relación a G 1 (neoplasia-no neoplasia) y G 2 (maligno-benigno)
se muestran en la Tabla
2, donde puede observarse que el valor predictivo positivo (vp+) de las
proliferaciones foliculares de alto grado en relación a neoplasia es de 0.94 y
el valor predictivo negativo (vp-) de las proliferaciones foliculares de bajo
grado en relación a enfermedad benigna es 1.

Fig. 1.- Nódulos
foliculares estudiados por el diagnóstico según la ecogenicidad.

Fig. 2.- Porcentaje de
nódulos foliculares clasificados por el tipo de borde, según diagnóstico
histológico

En cuanto a la presencia de
calcificaciones, se observaron sólo en el 10.8% de los nódulos,
(microcalcificaciones en el 7.6% y macrocalcificaciones en el 3.2%). Las
microcalcificaciones estuvieron presentes en el 17% del grupo de carcinomas y
en el 5.4% de los nódulos benignos. Ninguno de los carcinomas presentó
macrocalcificaciones.
Respecto a la función tiroidea, el 81.5%
de los pacientes analizados fueron eutiroideos, el 8.7% hipotiroideos y el 9.8%
hipertiroideos.
Solamente 39 pacientes se estudiaron con
centellograma, de los cuales el 67% de los nódulos hipocaptantes se asociaron a
neoplasia y el 60% de los isocapantes a no neoplasia o hiperplasia nodular.
Todos los nódulos hipercaptantes (n = 7) tuvieron diagnóstico histológico de
benignidad y la totalidad de los carcinomas (n = 7) se asociaron a nódulos
hipocaptantes.
El tamaño de los nódulos osciló entre 8 y
138 mm ,
con un promedio de 45.76 ± 27.62
mm .
Los nódulos neoplásicos se encontraron
fundamentalmente en pacientes mayores de 20 años. La mitad de los pacientes
masculinos y un 50% de pacientes menores de 20 años resultaron con diagnóstico
de carcinoma, mientras que el porcentaje en pacientes femeninos y en pacientes
mayores de 20 años fue de 16.7% y 18.9%.
En los resultados
obtenidos, las proliferaciones foliculares de alto grado presentan un valor
predictivo positivo de 1 para riesgo de neoplasia, de los cuales el 34%
correspondieron a carcinomas. En contraposición, ninguna de las proliferaciones
foliculares de bajo grado resultó con diagnóstico histológico de carcinoma, con
valor predictivo negativo de 1, siendo el 61% adenomas. Estos resultados
jerarquizan la división de las proliferaciones foliculares y asocian las de
alto grado a neoplasia y carcinoma. Dichos hallazgos concuerdan con lo
descripto en la literatura, donde los carcinomas varían entre el 28 y el 39%6-8 en
grupos homólogos tales como Lesión Folicular tipo III o Neoplasia Folicular6,
7, 9.
En las características
ecográficas, la ecogenicidad mostró marcadas diferencias entre nódulos
neoplásicos versus hiperplásicos. Los nódulos hipoecogénicos fueron todos
neoplásicos, presentado esta ecogenicidad el 89% de los carcinomas, cercana a
la publicada por Capelli et al (2007) donde los carcinomas se asociaban en un
80.6% a nódulos hipoecogénicos11.
En el otro extremo, ninguno de los nódulos hiperecogénicos fue carcinoma,
predominando los nódulos no neoplásicos hiperplásicos con valor predictivo
negativo de 1. Los nódulos isoecogénicos sumados a los hipoecogénicos
presentaron alto riesgo de neoplasias (vp+ 0.93).
Con respecto al halo
perinodular como signo de nódulo encapsulado, estuvo presente en bajo
porcentaje en las neoplasias foliculares y ausente en nódulos benignos no
neoplásicos. El halo en los carcinomas se relacionó con los 5 casos de la
variante encapsulada mínimamente invasora folicular.
Los bordes o márgenes
demostraron significancia en la sospecha de carcinoma, no así en relación a
riesgo de neoplasia . Los bordes regulares se asociaron a nódulos benignos (vp-
0.935) y los irregulares a carcinomas en un 72%, superior al 52% comunicado por
Capelli y col11.
En cuanto a la presencia
de calcificaciones, fue baja en nódulos tiroideos. Las microcalcificaciones se
asociaron más a carcinomas que a nódulos benignos, pero en un porcentaje del
17%, a diferencia de otros trabajos en la literatrura donde su hallazgo se
encuentra hasta en un 72.2% en los carcinomas deferenciados11.
Esto se debería a que en nuestro estudio los carcinomas fueron proporciales en
número, tanto papilares como foliculares, en contraste a otros trabajos donde
prevalencen los carcinomas papilares que presentan frecuentemente
microcalcificaciones. Es de resaltar la presencia de macrocalcificaciones sólo
en nódulos benignos y en ningún carcinoma.
En el análisis general
de los parámetros ecográficos, la hipo o isoecogenicidad resultó ser el
marcador más representativo de riesgo de neoplasia que, asociado a los bordes
regulares o irregulares, pemitiría diferenciar enfermedad benigna de maligna
respectivamente.
Todos los carcinomas con
estudio de centellograma fueron nódulos hipocaptantes (fríos), hallazgos
similares a los descriptos en la literatura12,
13, a diferencia de lo que ocurrió en la mayoría de las nódulos
hiperplásicos que fueron isocaptantes. Los nódulos hipercaptantes fueron todos
benignos.
Los nódulos neoplásicos
se encontraron fundamentalmente en pacientes mayores de 20 años. La mitad de
los pacientes masculinos y de los pacientes menores de 20 años resultaron con
diagnóstico de carcinoma, por lo que el género y la edad deben ser considerados
como marcadores de riesgo de carcinoma en nódulos de estirpe folicular.
La función tiroidea y el
tamaño nodular no representaron en nuestro estudio indicadores relevantes para
diferenciar nódulos neoplásicos de no neoplásicos.
Si consideramos que la incidencia
de nódulos tiroideos es del 4 a
10% en la población, siendo el 80% nódulos solitarios benignos, la mayoría
adenomas y sólo el 4% carcinomas, de los cuales una mínima fracción de este
grupo (15%) son diagnosticados por PAF como de origen folicular o
indeterminados, resulta por lo tanto mínima la incidencia de carcinomas en este
tipo de nódulos5,
14. En nuestro grupo de estudio, sobre el total de diagnósticos
citológicos de lesión o proliferación folicular, el 20% fueron carcinomas en
bocios uninodulares, lo que implica que la mayoría de los nódulos con
diagnóstico de proliferación folicular son benignos. Por lo tanto el hecho de
poder definir en estos nódulos de estirpe folicular grupos con riesgo de
neoplasia, nos facilitaría la planificación de tratamientos conservadores tales
como nodulec-tomías, lobectomías o tiroidectomías subtotales en dichos nódulos
sin sospecha de carcinoma, evitando tiroidecto-mías amplias innecesarias14.
En el análisis global de
todas las variables en estudio, las que nos permitirían diferenciar nódulos
tiroideos con riesgo de neoplasia folicular serían: diagnóstico de la PAF , ecogenicidad y
centellograma. Nódulos tiroideos con diagnóstico de proliferación folicular de
alto grado, iso e hipoecogénico e hipocaptantes al centellograma, presentarían
riesgo de neoplasia. En nódulos con riesgo de neoplasia la sospecha de
carcinoma estaría dada ante la presencia de bordes irregulares y
microcalcificaciones, sexo masculino o edad menor de 20 años. La presencia de
macrocalcificaciones e hipercaptación estarían a favor de nódulo de origen
benigno.
El significado clínico
de los microcarcinomas papilares de tiroides sigue siendo controvertido. La
alta prevalencia en autopsias e incidental en tiroidectomías por patología
benigna indican un comportamiento clínico indolente. Sin embargo, algunos
desarrollan metástasis ganglionares y recurrencia local. Nuestro objetivo fue
determinar características clínicas y patológicas de microcarcinonas papilares
de tiroides no incidentales (MPT-NI). Se analizaron 18 pacientes con
diagnóstico de microcarcinomas (tumor < 1cm) MPTNI con
expresión nodular o metastásica. Se evaluaron características clínicas,
histopatológicas, pronósticas y evolutivas. De los 18 pacientes con MPT-NI, 12
manifestaron expresión ganglionar inicial. En los 6 restantes, los nódulos
tiroideos fueron palpables con PAAF (punción aspiración con aguja fina)
positiva. La multicentricidad e infiltración extratiroidea se asoció con
metástasis ganglionares en todos los casos. De los 9 diagnósticos por PAAF de
metástasis ganglionares, 7 fueron quísticas. En los estudios histológicos el
83.3% de los nódulos fueron no encapsulados, con patrón de papilar clásico
predominante. En la evolución, la recurrencia se manifestó en el 46% de los
pacientes N1 o con metástasis ganglionar inicial, en nódulos < 4
mm. La infiltración extratiroidea estuvo presente en el 66% de los casos con
recurrencia. No manifestaron recurrencia los pacientes sin compromiso
ganglionar (N0) o infiltrativo capsular o extratiroideo. En el seguimiento de 10 a 122 meses todos los
pacientes se encuentran libres de enfermedad demostrable. Estos resultados
sugieren dos grupos de microcarcinomas tiroideos no incidentales, aquellos sin
riesgo de evolución intratiroideos -N0- y con riesgo de recurrencia
extratiroideos -N1-.
De acuerdo a los
criterios de tamaño establecidos por la Organización Mundial
de la Salud
(OMS), se seleccionaron tumores < a 1 cm . Los mismos se dividieron
en no incidentales o con expresión clínica a través de palpación o metástasis
ganglionares (MPT-NI), e incidentales (MPT-I) encontrados en piezas de
tiroidectomías por patología benigna o maligna no papilar. Del grupo de
microcarcinomas no incidental se excluyeron aquellos con registro incompleto en
sus historial clínicas de variables en estudio. Se evaluó de manera
retrospectiva la presentación clínica nodular o metastásica, diagnóstico
inicial por biopsia o punción aspirativa, edad, sexo, función tiroidea,
tratamiento quirúrgico, tratamiento con radioiodo y evolución. En el estudio
anátomo-patológico se determinaron factores pronósticos, tales como: el tamaño
tumoral, el tipo histológico de papilar (clásico o variantes), las formas
encapsuladas, no encapsuladas y esclerosante, multicentricidad, compromiso
capsular, extratiroideo, metástasis ganglionar y asociación con otras enfermedades.
Los casos se agruparon
según el Sistema de Estatificación Patológica para Tumores Diferenciados de
Tiroides del Comité Americano Conjunto contra el Cáncer (AJCC) y la Unión Internacional
Contra Cáncer (UICC) sexta edición, considerando T (tumor primario), N
(ganglios linfáticos regionales), M (metástasis a distancia).
Se efectuó análisis
estadístico descriptivo con medidas de distribución de frecuencias y de
tendencia central.
De los restantes 18
pacientes con microcarcinoma papilar no incidental, 12 (66.7%) presentaron
diagnóstico inicial por expresión ganglionar de la enfermedad, 9 confirmados
por PAAF (punción aspirativa con aguja fina) y 3 por biopsia.
En 6 pacientes (33.3%)
los nódulos tiroideos fueron palpables, con PAAF positiva para carcinoma
papilar; 15 pacientes fueron mujeres y 3 varones. La edad de presentación
osciló entre 14 y 72 años (media = 42 años). Un paciente manifestó
hipertiroidismo recidivado en enfermedad de Graves y los restantes fueron
eutiroideos. El tamaño tumoral varió entre 2 y 10 mm (media = 7 mm ). Los nódulos palpables
fueron mayores a 9 mm .
No hubo asociación entre medida de tamaño tumoral, metástasis ganglionar
inicial y multicentricidad.
La multicentricidad
estuvo presente en 5 casos (27.8%) y la infiltración extratiroidea focal en 4
(22.2%), sólo en pacientes con metástasis ganglionares (N1) en el diagnóstico
inicial. De los 9 casos con metástasis ganglionares diagnosticadas por PAAF 7
(77.8%) presentaron forma quística.
Un caso se asoció a
hipertiroidismo recidivado, con variante sólida trabecular de carcinoma
papilar, multicentricidad y compromiso ganglionar inicial; que presentó
recurrencia temprana ganglionar cervical y mediastínica (N1-N2). Los restantes
fueron eutiroideos.
En los estudios
histológicos, los nódulos no encapsulados fueron 15 (83.3%) y 3 encapsulados.
De estos 15 no encapsulados, 8 presentaron patrón de papilar clásico; de tipo
folicular fueron 5; con patrón mixto 3; sólido trabecular 1 y otro escleroso
psamomatoso.
Como afecciones
asociadas se observaron tiroiditis linfocitaria en 3 casos y en 2 micronódulos
adenomatosos. Un paciente presentó, como única lesión tiroidea, playa de
esclerosis de 2 mm
con psamoma y metástasis ganglionares. La multicentricidad se expresó por
cuerpos de psamomas solitarios, rodeados de parénquima tiroideo sin
alteraciones o en focos de esclerosis, con nidos tumorales.
En los pacientes con
expresión ganglionar (N1) se efectuó vaciamiento cervical modificado, con
tiroidectomía total bilateral, sólo en uno total derecha y casi total
izquierda. Los 13 pacientes N1 y un paciente T3 N0, recibieron dosis ablativa
de I131 post-cirugía. En los restantes T1 N0 M0, se efectuó
seguimiento con supresión hormonal.
En la evolución, 6
pacientes presentaron recurrencia temprana o persistencia de enfermedad de tipo
ganglionar, uno asociado, además, a recurrencia local. Los mismos tenían
metástasis ganglionar en su diagnóstico inicial (N1). En este grupo de
recurrencia/persistencia, la infiltración extratiroidea se observó en 4/6 casos
(66.7%) y la multicentricidad en 2/6 casos (33.3%). El tamaño de los nódulos
recurrente fue < 4 mm.
Ninguno de los
microcarcinomas N0 presentaron recurrencia, mientras que de los 13
microcarcinomas N1, 6 casos (46%) la desarrollaron. En el seguimiento de 10 a 122 meses (x-=
54 meses), los pacientes se encontraron todos vivos, libres de enfermedad
demostrable por examen clínico, ecográfico y dosaje de tiroglobulina negativos
(Tabla
1).
El diagnóstico de
microcarcinoma papilar infrecuentemente se realiza en pacientes con ganglios
comprometidos por metástasis. Se describe un 11% aproximadamente de casos de
microcarcinomas con expresión metastásica ganglionar3,
4. En nuestra experiencia, el 66.6% de los microcarcinomas no
incidentales presentaron expresión metastásica ganglionar en su diagnóstico
inicial. El diagnóstico por punción aspirativa ganglionar se efectuó en 9/12
casos. De éstos, 7 fueron metástasis quísticas, mayores de 20 mm .
Estos resultados indican
que, ante una glándula tiroides normal a la palpación y adenopatías con
contenido líquido en la PAAF ,
cabe sospechar carcinoma oculto dada la alta asociación observada en nuestro
estudio y en otros centros, de carcinoma oculto y metástasis quística
ganglionar6.
La metástasis ganglionar
se describe asociada a multicentricidad, infiltración extratiroidea y
recurrencia de la enfermedad3,
4. Todos los pacientes que presentaron recurrencia/persistencia de la
enfermedad, tenían nódulos con tamaño < 4mm y compromiso
metastásico ganglionar inicial, similar a lo que se describe en la literatura7.
El segundo indicador asociado a recurrencia, en nuestra experiencia, fue la
infiltración extratiroidea en 4/6 casos (67%). La multicentricidad no fue
significativa, (2/6 casos, 33%) en relación a recurrencia.
Es de resaltar que
nuestro caso de enfermedad de Graves con hipertiroidismo recidivado estuvo
asociado a un tipo histológico agresivo de carcinoma papilar, la variante
sólido trabecular, a metástasis cervical inicial y a recurrencia temprana
ganglionar cervical y mediastínica. El comportamiento de la enfermedad de
Graves asociada a carcinoma papilar es controvertido. Algunos auto-res
encontraron mayor frecuencia de metástasis recurrentes y enfermedad progresiva
comparada con pacientes eutiroideos y respecto a bocio multinodular tóxico8,
9, y otros no10,
11. En un estudio de detección de nódulo tiroideo por ecografía en la
enfermedad de Graves, la mayor parte de los cánceres de tiroides encontrados
fueron microcarcinomas papilares. La edad del paciente mayor de 45 años fue el
único factor significativo que se asoció a la presencia de cáncer de tiroides
avanzado, independientemente de la duración o gravedad del hipertiroidismo, del
tamaño del nódulo o de la estimulación con anticuerpos contra el receptor de
TSH (hormona estimulante de la tiroides), que al parecer no induciría la
formación de nódulo/cáncer12 .
Los pacientes con
microcarcinomas papilares no incidentales con expresión por palpación, sin
compromiso capsular, extratiroideo o ganglionar N0 (ganglios negativos), no
desarrollaron recurrencia, evolución similar a la descripta en el estudio
comparativo de Barbaro sobre carcinomas incidentales verdaderos y no
incidentales tiroideos, menores o mayores de 10 mm13. Estos
resultados sugieren dos grupos de microcarcinomas tiroideos no incidentales
(MPT-NI): aquellos sin riesgo de evolución intratiroideos o N0, y con riesgo de
recurrencia extratiroideos o N1.
Al igual que en otros
centros, el esquema de tratamiento para el microcarcinoma fue la dosis ablativa
con I131en pacientes con expresión ganglionar, multicentricidad o
infiltración extratiroidea, y tratamiento de las recurrencia con cirugía y
dosis posterior de yodo radiactivo. Los pacientes N0, T1, fueron tratados con
dosis supresora hormonal sin yodo radiactivo, similar al esquema de tratamiento
propuesto para microcarcinomas incidentales o microcarcinomas papilares de bajo
riesgo por la ATA
(Asociación Américana de Tiroides)14.
La edad promedio de
presentación (42 años) y la relación mujer/varón (3/1) en los microcarcinomas
no incidentales, sumado a los tipos histológicos y presentación frecuente no
encapsulada e infrecuente esclerosante, acercan este grupo por sus
características más a los carcinomas papilares mayores de 10 mm , que a los
microcarcinomas incidentales, donde se describe un cierto predominio en hombres
y de las formas esclerosantes y encapsuladas5,
15. La presencia de playas de esclerosis con psamomas solitarios,
como ocurrió en uno de nuestros casos, o psamomas muticéntricos rodeados de
parénquima tiroideo sin alteraciones o escleroso, es una característica
diagnóstica a considerar en la búsqueda de casos primitivos ocultos con
expresión metastásica de origen papilar tiroidea.
Todos los pacientes, en
el seguimiento de su evolución de 10
a 122 meses, se encontraron libres de enfermedad,
comportamiento similar al observado en los carcinomas papilares de bajo
riesgo.
Como conclusión, en
nuestra experiencia el 28% de los microcarcinomas papilares de tiroides son no
incidentales (MPT-NI). La forma de presentación más frecuente de los
microcarcinomas papilares no incidentales es la expresión ganglionar
metastásica quística de nódulos tiroideos no encapsulados ocultos o no
palpables. La multicentricidad e infiltración extratiroidea se asocian a
compromiso ganglionar inicial en todos los casos. La recurrencia/persistencia
se manifestó en el 46% de los pacientes N1 o con metástasis ganglionar inicial,
en nódulos < 4 mm. No manifestaron recurrencia los
pacientes con microcarcinomas intratiroideos sin compromiso capsular, focal
extratiroideo o ganglionar (N0)
Estos resultados
sugieren dos grupos de microcarcinomas tiroideos no incidentales (MPT-NI):
aquellos sin riesgo de evolución intratiroidea o N0 y con riesgo de recurrencia
extratiroideos o N1.
El diagnóstico definitivo del estudio histológico fue de quiste
linfoepitelial intratiroideo. El paciente no presentó complicaciones en la
cirugía y está sano en el momento actual.
Resultados
De los
92 pacientes incluidos en este estudio, 74 resultaron con diagnóstico
histopatológico de neoplasia folicular (56 adenomas, 10 carcinomas papilares
variante folicular y 8 carcinomas foliculares) y 18 no neoplásicos (bocios
nodulares hiperplásicos-adenomatosos) (Tabla 1).
TABLA 1.- Diagnóstico
histológico de los nódulos foliculares, según diagnóstico citológico (n = 92)
Respecto al diagnóstico citológico, el
57% las lesiones o proliferaciones foliculares (PF) fueron de alto grado,
siendo los carcinomas en su totalidad de este tipo. En el 83.3% de las
hiperplasias nodulares benignas la
PAF informó una PF de bajo grado. Ninguna de las PF de bajo
grado resultó con diagnóstico de carcinoma.
TABLA 2.- Valor
diagnóstico de las proliferaciones foliculares
En cuanto a la ecogenicidad, los nódulos
hipoecoicos se asociaron a neoplasias, mientras que la totalidad de los
hiperecoicos (n = 17) fueron nódulos benignos, correspondiendo el 76.5% a
hiperplasia nodular (Fig. 1).

Los resultados de la ecogenicidad en
relación a G 1 y G 2 se muestran en la Tabla 3, donde el vp+ de iso e hipoecogenicidad
en relación a neoplasia es de 0.93 y el vp- de hiperecogenicidad en relación a
enfermedad benigna es 1.
TABLA 3.- Valor
diagnóstico de la ecogenicidad del nódulo.
Respecto a los bordes de los nódulos el
100% de los adenomas presentaron bordes regulares, mientras que el 72% de los
carcinomas presentaron bordes irregulares (Fig. 2). Los resultados de los bordes en
relación a G l y G 2 se muestran en la Tabla 4. Los bordes regulares e irregulares para distinguir patología
nodular maligna de benigna respectivamente, presentan una especificidad de
0.972 con una certeza diagnóstica de 0.923.

TABLA 4.- Valor
diagnóstico de los bordes del nódulo
El análisis de la presencia o ausencia de
halo en el nódulo reveló que el 88% no presentaron halo. En el 11.1% de los
carcinomas se observó un halo completo.
Discusión
La punción aspirativa
presenta limitaciones para diferenciar procesos foliculares no neoplásicos
(hiperplásicos-adenomatosos) de neoplásicos (adenomas-carcinomas) 1, 2, 5, 6, 9, 10. Con el objetivo de
diferenciar grupos de riesgo, en algunos centros se aplica un sistema de
graduación que los divide en lesiones foliculares de tipo I, II y III9 o proliferaciones
foliculares de alto grado o bajo grado10. Este último sistema de
graduación es el considerado en nuestro estudio.
Conflictos de interés:
Los autores no tienen conflictos de interés a declarar.
Microcarcinomas
papilares de tiroides no incidentales
Resumen
Palabras clave: Microcarcinoma papilar; Carcinoma; Tiroides; Metástasis ganglionar.
Materiales y métodos
Estudio descriptivo retrospectivo de casos correspondientes al Hospital Dr. Arturo Oñativia y al Laboratorio de Patología y Citodiagnóstico Oncológico (LABCO), de la ciudad de Salta, Argentina. Se determinó la incidencia de carcinomas papilares sobre el total de tiroidectomías realizadas entre enero de 1996 y junio de 2006 por presentar diagnóstico citológico sospechoso o positivo de carcinoma, o nódulos benignos de gran tamaño con o sin signos de compresión de estructuras adyacentes.
Resultados
Entre enero de 1996 y
junio de 2006, sobre un total de 1680 tiroidectomías analizadas en el Hospital
Dr. Arturo Oñativia (1539) y en LABCO (141), 363 (21.6%) fueron diagnosticadas
como carcinoma papilar, de los cuales 99 (27.3%) correspondieron a microcarcinomas.
De este grupo 28 fueron microcarcinomas no incidentales (28.3%) o con expresión
clínica nodular o metastásica y los restantes 71(72%) incidentales, hallados en
tiroidectomías por patología benigna y maligna no papilar. Se excluyeron 10
casos no incidentales por registro insuficiente de variables diagnósticas y
seguimiento.
TABLA 1.- Microcarcinomas
papilares de tiroides no incidentales (MPT-NI): principales características
clínicas, patológicas y evolutivas
Discusión
Los microcarcinomas papilares no incidentales se manifiestan
clínicamente como nódulos palpables o se expresan inicialmente por metástasis
en ganglios cervicales regionales. En nuestra experiencia, sobre el total de
microcarcinomas, el 28% correspondieron a la variante no incidental o con
expresión clínica. Los nódulos palpables correspondieron: 6/18 a
microcarcinomas no incidentales (33.3%), entre 9 y 10 mm de diámetro, similares
a los tamaños notificados para nódulos palpables por Lida y col., en su estudio
de microcarcinomas tiroideos5.
Quiste linfoepitelial intratiroideo: caso clínico y revisión de la
literatura
RESUMEN
Describimos un caso de quiste linfoepitelial intratiroideo en un
varón de 31 años con tiroiditis linfocítica crónica y diagnosticado previamente
de bocio multinodular. La lesión fue extirpada e histológicamente estaba
tapizada por epitelio escamoso y/o cilíndrico y subyacentemente presentaba
celularidad linfoide con patrón folicular. Según la literatura revisada, tan
sólo hay veinte casos descritos en la literatura médica y en diez casos estaban
asociados a tiroiditis crónica.
Palabras Clave: Quiste linfoepitelial. Tiroides. Bocio.
Tiroiditis linfocítica.
Introducción
Los quistes linfoepiteliales intratiroideos son lesiones inusuales histológicamente similares a los quistes branquiales del cuello que se asocian frecuentemente a tiroiditis linfocítica crónica o tiroiditis de Hashimoto (1-5). Histológicamente son lesiones quísticas tapizadas por epitelio plano poliestratificado y a veces focalmente por epitelio respiratorio que muestra subyacentemente un intenso infiltrado inflamatorio linfocitario con patrón folicular.
Describimos un caso de quiste linfoepitelial intratiroideo que se
manifestó clínicamente como un bocio multinodular intratorácico y que se asoció
a tiroiditis linfocítica crónica. Según la literatura revisada tan sólo hay
veinte casos descritos (1-9).
Caso
Aportado
Varón de 32 años de edad sin antecedentes de interés que presentaba desde hace 4 años, agrandamiento de la glandula tiroides acompañado de síntomas compresivos.
Exploración clínica: bocio multinodular intratorácico con nódulo
en lóbulo tiroideo derecho e istmo. No se apeciaban adenopatías
laterocervicales.
Pruebas complementarias: analítica general, anticuerpos y hormonas
tiroideas dentro de la normalidad.
Se le realizó una ecografía en la que se apreciaron múltiples
nódulos en la glándula tiroides que se localizaban sobre todo en el lóbulo
tiroideo derecho e istmo. La lesión presentaba áreas quísticas multiseptadas,
con calcificaciones groseras en su interior. En el lóbulo tiroideo izquierdo se
observaba algún nódulo aislado de pequeño tamaño y con características
similares a los anteriormente descritos. El diagnóstico de la ecografía fue de
bocio multinodular. Se le realizó una punción aspiración con aguja fina (PAAF)
que se informó como ausencia de células atípicas. Debido a la persistencia de los
síntomas compresivos, fundamentalmente disfagia, se le realizó una
tiroidectomía total siendo remitida la pieza al servicio de anatomía
patológica.
Macroscópicamente se recibió una pieza de tiroidectomía total que
medía 8x6x4 cm y pesaba 38 g .
A los cortes seriados se observaron múltiples espacios quísticos multiloculados
que se localizaban en el lóbulo tiroideo derecho e istmo. La pared era lisa de
color rosado y no contenía zonas sólidas. La lesión quística tenía unas
dimensiones máximas de 4 cm
y no tenía contenido aparente (Fig.
1). Histológicamente se observaron grandes cavidades quísticas
tapizadas por epitelio escamoso o respiratorio sin atipia y subyacentemente
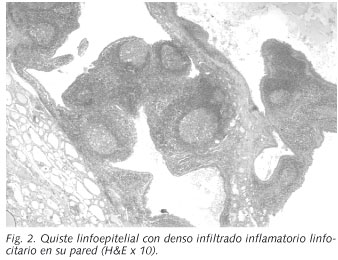
mostraba un intenso infiltrado inflamatorio linfocitario con patrón folicular (Fig.
2). En el tejido tiroideo no se apreciaron alteraciones
histológicas significativas, excepto un moderado infiltrado inflamatorio
linfoide inespecífico.
Discusión
Los quistes linfoepiteliales intratiroideos son lesiones inusuales, histológicamente similares a los quistes branquiales del cuello, que han sido descritos en localizaciones muy diversas: cavidad oral (10), glándula parótida (11) y páncreas (12). El primer caso en la glándula tiroides fue descrito por Louis y cols. en 1989 (4) y desde entonces tan sólo se han descrito 20 casos según la literatura revisada (1-9).
La histogénesis de los
quistes linfoepiteliales es incierta. Algunos autores, sugieren que el origen
de estos quistes podría ser secundario a una respuesta inflamatoria crónica
persistente, en donde participaría una respuesta immunitaria celular (1-6). De
hecho, es frecuente su asociación a tiroiditis linfocitaria crónica (1,5,6) y
tiroiditis de Hashimoto (2,4); sin embargo, estos resultados no son
concluyentes ya que hay casos descritos en la literatura en donde los quistes
linfoepiteliales no se asocian a inflamación en el parénquima tiroideo
adyacente. Otra hipótesis, posiblemente la más aceptada, sugiere que se
originan en los nidos de células sólidas de la glándula tiroides, las cuales
tienen el mismo origen embriológico que las células C o parafoliculares (13).
Dato histológico que apoya esta teoría es la presencia de abundantes nidos de
células sólidas en la glándula tiroides de estos pacientes que muy
frecuentemente se disponen alrededor de los quistes linfoepiteliales (1). En
nuestro caso no apreciamos restos de nidos de células sólidas en la glándula
tiroides a pesar de haber realizado una búsqueda exhaustiva, pero sí observamos
cambios inflamatorios crónicos inespecíficos.
Clínicamente la forma de
presentación es variable y no es inusual que sea un hallazgo incidental (1). En
este caso el paciente presentaba un agrandamiento difuso de la glándula
tiroides y síntomas compresivos. Ecográficamente fue diagnosticado de bocio
multinodular intratorácico y se le realizó una tiroidectomía total. De los
casos publicados, en siete se realizó tiroidectomía total y en tres de ellos
había afectación bilateral (1).
Histológicamente suele
ser una lesión quística, multiloculada, tapizada por epitelio escamoso y/o
respiratorio y que presenta subyacentemente un intenso infiltrado inflamatorio
linfocitario que frecuentemente se dispone formando folículos linfoides. En
nuestro caso la histología fue típica (Fig.
2) y presentaba epitelio de revestimiento escamoso y respiratorio, con
afectación fundamentalmente de lóbulo derecho e istmo.
En resumen, se trata de
una lesión inusual que se manifestó clínica y radiológicamente como un bocio
multinodular. Los quistes linfoepiteliales son lesiones quísticas benignas que
parecen asociarse a inflamación crónica de la glándula tiroides y que pueden
simular bocio o incluso neoplasias tiroideas.
Refencia bibliografica:
Montero,m & Galvez,M
(2009).marcadores de Riesgo de Neoplasia Folicular en Nodulos Tiroideos.
Medicina ( Buenos Aires).69(5).Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0025-76802009000600001.
Montero,M. Gonorazky,S
& virgili,E.(2008). Microcarcinomas Papilaresde Tiroides no Incidentales.
Medicina ( Buenos Aires).68(2).Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0025-76802008000200006.
Fraile,M. Perez,F &
Rey,O.(2006).Quiste Linfo Epitelial Intratiroideo. Anales de Medicina Interna.
23(5).Disponible en: http://dx.doi.org/10.4321/S0212-71992006000500007.

Todavía no puedo creer que no sé por dónde empezar, mi nombre es Juan, tengo 36 años, me diagnosticaron herpes genital, perdí toda esperanza en la vida, pero como cualquier otra, todavía busqué un cura incluso en Internet y ahí es donde conocí al Dr. Ogala. No podía creerlo al principio, pero también mi conmoción después de la administración de sus medicamentos a base de hierbas. Estoy tan feliz de decir que ahora estoy curado. Necesito compartir este milagro. experiencia, así que les digo a todos los demás con enfermedades de herpes genital, por favor, para una vida mejor y un mejor entorno, póngase en contacto con el Dr. Ogala por correo electrónico: ogalasolutiontemple@gmail.com, también puede llamar o WhatsApp +2348052394128
ResponderEliminarMe diagnosticaron la enfermedad de Parkinson durante más de 6 años, lo que me hizo perder mi trabajo y mi relación con mi prometido después de que él descubrió que tenía Parkinson, él se alejó de mí e hice todo lo posible para que se quedara, pero él lo descuidó. conmigo hasta que un amigo mío del Reino Unido me dijo Gran sanador, que restaurará mi vida con su poderosa medicina herbaria curativa. Luego me envió su dirección de correo electrónico y rápidamente me comuniqué con él y me dijo que mi condición se puede resolver, que tratará la enfermedad de inmediato solo si puedo aceptar la confianza en él y aceptar sus términos y condiciones. Acepté porque estaba tan Necesitaba mucha ayuda por todos los medios, así que hice todo lo que me indicó. Y sorprendentemente después de dos semanas, me envió un mensaje de texto, que debía apresurarme al hospital para un chequeo, lo cual realmente hice, confirmo por mi médico que ahora estoy (PARKINSON NEGATIVO) mis ojos se llenaron de lágrimas y alegría, llorando mucho porque verdaderamente la enfermedad me privó de muchas cosas de mi vida, Esto es un Milagro, el dr imoloa también usa su poderosa medicina herbaria para curar las siguientes enfermedades: enfermedad de lupus, úlcera bucal, cáncer de boca, dolor corporal, fiebre, hepatitis A.B.C. , sífilis, diarrea, VIH/SIDA, enfermedad de Huntington, acné en la espalda, insuficiencia renal crónica, enfermedad de Addison, dolor crónico, enfermedad de Crohn, fibrosis quística, fibromialgia, enfermedad inflamatoria intestinal, enfermedad fúngica de las uñas, enfermedad de Lyme, enfermedad de Celia, linfoma mayor Depresión, melanoma maligno, manía, melorreostosis, enfermedad de Meniere, mucopolisacaridosis, esclerosis múltiple, distrofia muscular, artritis reumatoide, enfermedad de Alzheimer, enfermedad de parkison, cáncer vaginal, epilepsia, trastornos de ansiedad, enfermedad autoinmune, dolor de espalda, esguince de espalda. , Trastorno bipolar, Cerebro Tumor maligno, bruxismo, bulimia, enfermedad del disco cervical, enfermedad cardiovascular, neoplasias, enfermedad respiratoria crónica, trastorno mental y del comportamiento, fibrosis quística, hipertensión, diabetes, asma, artritis inflamatoria autoinmune. enfermedad renal crónica, enfermedad inflamatoria de las articulaciones, impotencia, espectro de alcohol feta, trastorno distímico, eczema, tuberculosis, síndrome de fatiga crónica, estreñimiento, enfermedad inflamatoria intestinal, cáncer de huesos, cáncer de pulmón. contáctelo por correo electrónico: drimolaherbalmademedicine@gmail.com.
ResponderEliminar